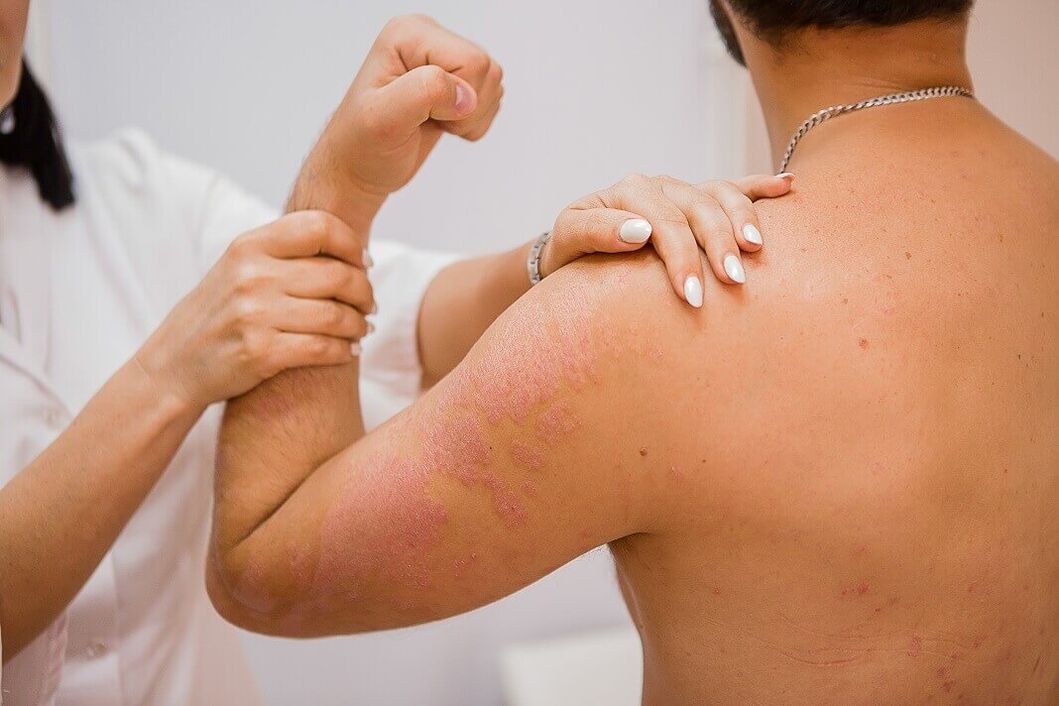
Psoriasisis een systemische ziekte die wordt gekenmerkt door schade aan de huid, het bewegingsapparaat en functionele en morfologische stoornissen van andere organen en systemen. De belangrijkste symptomen van de pathologie: nodulaire uitslag op de hoofdhuid, handpalmen, voeten, extensoroppervlakken van de ellebogen en knieën, hyperemie, jeuk. De ziekte kan visueel worden gediagnosticeerd, maar om de mogelijkheid van het ontwikkelen van bijkomende pathologieën uit te sluiten, worden laboratoriumtests en instrumentele diagnostische methoden voorgeschreven. Systemische therapie omvat het nemen van aromatische retinoïden en cytostatische geneesmiddelen, glucocorticosteroïden.
Invoering
De naam van de ziekte komt van het Griekse "psora" - "huidziekte", "schurft". In de middeleeuwen werd psoriasis beschouwd als een vorm van lepra (lepra). De tekenen van psoriasis werden voor het eerst vanuit professioneel oogpunt beschreven in 1808 door Robert Whelan in Groot-Brittannië. De term ‘psoriasis’ werd in 1841 geïntroduceerd door de Weense dermatoloog Ferdinand Gebra. Pathologie wordt op alle breedtegraden van de wereld geregistreerd met een ongelijke frequentie van 0, 1 tot 3%. Psoriasis ontwikkelt zich in gelijke mate bij mannen en vrouwen, maar bij kinderen komt het vaker voor bij meisjes, en bij volwassenen - bij mannen (60-65%).
Oorzaken
Er zijn verschillende theorieën over het ontstaan van psoriasis. De belangrijkste zijn parasitair, infectieus, allergisch, infectieus-allergisch, auto-immuun, neurogeen, endocrien, erfelijk. Elk van deze theorieën is gebaseerd op klinische observaties en laboratoriumresultaten.
De meeste wetenschappers besteden aandacht aan de genetische aard van psoriasis. Zij beweren dat deze ziekte polygene overerving heeft. Als een van de ouders ziek is, is het risico op het ontwikkelen van pathologie bij het kind 8%, als de vader en moeder 41% zijn.
Factoren die bijdragen aan de ontwikkeling van psoriasis zijn onderverdeeld in extern en intern.
- Externe factoren zijn onder meer mechanische en chemische schade aan de huid, evenals dermatosen.
- Artsen omvatten interne provocerende factoren: infecties (streptokokken en humaan immunodeficiëntievirus), medicijnen (corticosteroïden, niet-steroïde anti-inflammatoire geneesmiddelen), nerveuze stress.
Pathogenese
Tegenwoordig erkennen artsen over de hele wereld de betrokkenheid van het immuunsysteem bij de pathogenese van psoriasis. Cellen van het immuunsysteem, die gewoonlijk reageren op antigenen, beginnen gezonde cellen aan te vallen, meestal huidcellen. Als gevolg van dit proces delen de cellen van de epidermale laag zich sneller dan normaal. Ze hebben geen tijd om volwassen te worden en daarom worden er geen sterke verbindingen tussen hen tot stand gebracht. De cellen komen naar de oppervlakte en vormen uitstekende platen met zilverachtige schubben.
Classificatie
Volgens de Internationale Statistische Classificatie van Ziekten en Gerelateerde Gezondheidsproblemen zijn er vele soorten psoriasis.
- Gewoon (vulgair). De meest voorkomende vorm van lichen planus, waarbij er geen complicaties optreden. Deze groep omvat plaque- en muntpsoriasis.
- Gegeneraliseerde pustuleuze psoriasis- een ernstige vorm van pathologie, gecompliceerd door secundaire infectie. Het beïnvloedt meerdere gebieden tegelijkertijd. Omvat het Zumbusch-syndroom en impetigo herpetiformis.
- Aanhoudende acrodermatitis (Crocker-dermatitis, Setton-dermatitis)— de inhoud van de puisten is steriel, er is geen secundaire infectie. De belangrijkste getroffen gebieden zijn vingers en nagels.
- Palmaire en plantaire pustulosis (pustuleuze bacterie)- ontwikkelt zich op de voeten en handpalmen. Het ziet eruit als puisten met een steriele inhoud, die geleidelijk in omvang toenemen.
- druppelvormig- afzonderlijk gelegen papels die niet overgaan in plaques. De meest getroffen gebieden zijn de benen, dijen, rug, onderarmen, borst en nek.
- Artropathisch- het klinische beloop lijkt op de reumatische vorm van artritis.
- Andere psoriasis (omgekeerd)- conglomeraten zijn gelokaliseerd in de oksels, inguinale en andere natuurlijke plooien. Dit type omvat inverse flexorpsoriasis.
- Niet-gespecificeerde psoriasis- combineert verschillende soorten pathologie, het klinische beeld is vrij breed.
Afhankelijk van de seizoensgebondenheid van exacerbatie worden verschillende soorten psoriasis onderscheiden:
- zomer- exacerbatie treedt op als gevolg van blootstelling van de huid aan zonlicht;
- winter- treedt op als gevolg van extreme kou die de huid aantast.
Bij niet-seizoensgebonden psoriasis zijn er geen perioden van remissie; de ziekte komt het hele jaar door voor.
Per aangetast huidgebied:
- beperkte psoriasis- beslaat minder dan 20% van de lichaamshuid;
- gewoon- meer dan 20%;
- gegeneraliseerd- de gehele huid is aangetast.
Symptomen
De klinische manifestaties van psoriasis zijn rechtstreeks afhankelijk van het ontwikkelingsstadium van de ziekte. Er zijn 3 fasen.
- Progressieve fase. Het wordt gekenmerkt door het verschijnen van papels, jeuk, het begin van peeling, peeling en vervorming van de nagels.
- Stationair podium. Er verschijnen geen nieuwe papels, de oude uitslag wordt niet groter en de peeling is matig.
- Regressieve fase. De plaques genezen en er vormen zich witte, gedepigmenteerde vlekken op hun plaatsen, die geen ongemak meer veroorzaken.
Huiduitslag is slechts een uiterlijk teken van psoriasis. In feite treft de ziekte talrijke organen en systemen, evenals pezen en gewrichten. Om deze reden klagen patiënten over depressie, een constant gevoel van zwakte en chronische vermoeidheid.
Complicaties
Onder de complicaties van psoriasis zijn artritis psoriatica en psoriatische erytrodermie bijzonder belangrijk. Bij gebrek aan tijdige diagnose en effectieve behandeling van psoriasis neemt ook het risico op het ontwikkelen van ernstige chronische pathologieën toe: diabetes mellitus, arteriële hypertensie en metabool syndroom.
Diagnostiek
Om pathologie te identificeren, worden laboratorium- en instrumentele diagnostische methoden gebruikt.
De patiënt krijgt een verwijzing voor:
- algemene klinische analyse van bloed en urine;
- bloed biochemie;
- bloedonderzoek voor C-reactief proteïne en reumatische tests;
- coagulogram - beoordeling van de bloedstolling;
- bloedtest voor menselijk leukocytenantigeen.
Voor gecompliceerde vormen van psoriasis, die gepaard gaan met schade aan het bewegingsapparaat en inwendige organen, worden radiografie van de gewrichten, echografisch onderzoek van de nieren en organen van het urinestelsel en echocardiografie voorgeschreven.
Er zijn ziekten die vergelijkbare symptomen hebben. Als gevolg hiervan is er behoefte aan differentiële diagnose. Gebruik hiervoor methoden zoals:
- biopsie (excisie van een stukje huid met verder histologisch onderzoek);
- laboratoriumtests - gebruikt om psoriasis te onderscheiden van papulaire syfilide.
Behandeling
Psoriasis reageert goed op symptomatische behandeling. Als de arts de pathogenese kent, kan hij individueel een behandelmethode selecteren. Sommigen van hen zijn gericht op het verminderen van huiduitslag, het elimineren van droogheid en jeuk, andere - op het voorkomen dat het immuunsysteem gezonde cellen ‘aanvalt’.
Therapeutische tactieken zijn rechtstreeks afhankelijk van de ernst van de ziekte en de locatie van de laesies.
Externe therapie
Topische glucocorticosteroïden worden voor verschillende vormen van psoriasis gebruikt als monotherapie of in combinatie met andere geneesmiddelen. Ze bestaan in de vorm van doseringsvormen: zalven, crèmes of lotions.
Medicijnen die analogen van vitamine D3 bevatten. Ze worden aangebracht op de aangetaste delen van de huid als de prevalentie van psoriasis niet hoger is dan 30% van het lichaamsoppervlak.
Preparaten die geactiveerde zinkpyrithion bevatten, worden gebruikt in de vorm van een spuitbus, crème en ook shampoo voor de hoofdhuid.
Fototherapie
Voor de behandeling worden in dit geval de methoden van middengolffototherapie en PUVA-therapie gebruikt. PUVA-therapie is het gecombineerde gebruik van langegolf-ultraviolette stralen (UVA) (320-400 nm) en een fotosensitizer (8-methoxypsoraleen). PUVA-therapie is een van de meest effectieve manieren om de ziekte te genezen; het wordt meestal voorgeschreven voor wijdverspreide vulgaire en exsudatieve psoriasis, aanhoudende pathologie, ernstige infiltratie.
Combinatietherapie
Een dergelijke behandeling omvat verschillende therapeutische modaliteiten, bijvoorbeeld: fototherapie en plaatselijke corticosteroïden; fototherapie en systemische retinoïden.
Systemische therapie
Voorgeschreven voor matige en ernstige vormen van psoriasis. Systemische therapiemedicijnen worden voornamelijk voorgeschreven tijdens de progressie van de ziekte.
Biologische medicijnen
Deze medicijnen worden gemaakt met behulp van genetische manipulatiemethoden. Het zijn monoklonale antilichamen en worden gebruikt voor therapeutische doeleinden.
Prognose en preventie
Met tijdige diagnose van de pathologie en effectieve behandeling is de prognose vrij gunstig. Als preventieve maatregelen worden vaak het volgende voorgeschreven: een dieet verrijkt met vis en groenten, hydrotherapie, een kruidengeneeskundekuur, een sanatorium-resortbehandeling en verzachtende middelen (voornamelijk in de periode tussen de terugvallen - om de hydrolipidenlaag te herstellen).






















